Menschen mit entzündlichen Darmerkrankungen (IBD) entwickeln manchmal auch andere Krankheiten oder Zustände, die extraintestinale Manifestationen (oder manchmal EIMs) genannt werden. Hauterkrankungen sind bei Menschen mit IBD ziemlich häufig, und eine solche, die häufig sowohl in der Allgemeinbevölkerung als auch bei IBD auftritt, ist Psoriasis. Viele Menschen denken an Psoriasis als Hautausschlag, aber es ist eine systemische Erkrankung und kann den gleichen entzündlichen Weg wie Morbus Crohn teilen.
Da die beiden Bedingungen durch ein Problem in der Funktionsweise des Immunsystems verursacht werden können, werden sie oft von einigen der gleichen Medikamente behandelt. Für Menschen mit IBD, die auch Psoriasis haben, können beide Bedingungen ein Faktor bei der Auswahl der Behandlungen sein.
Es gibt eine Vielzahl von wirksamen Behandlungen für Psoriasis bereits verfügbar und mehr werden derzeit entwickelt. Menschen, die sowohl Psoriasis als auch IBD haben, werden sich von einem Dermatologen behandeln lassen, der Erfahrung mit Patienten mit IBD hat und eng mit dem Gastroenterologen zusammenarbeiten wird.
Was ist Psoriasis?
Psoriasis ist eine systemische Erkrankung, die einen erhöhten, schuppigen Ausschlag auf der Haut verursacht. Der Hautausschlag kann an jeder Stelle des Körpers auftreten, am häufigsten jedoch an Ellbogen, Knien und Kopfhaut, aber auch an den Beinen, Nägeln und dem Rumpf. Die häufigste Art von Psoriasis ist Plaque-Psoriasis und die Plaques können Juckreiz oder Brennen verursachen.
Psoriasis durchläuft Zeiten von Schüben und Remission. In den meisten Fällen wird Psoriasis mit topischen Cremes behandelt. Wie häufig ist Psoriasis bei Menschen mit IBD?
IBD gilt als eine immunvermittelte Erkrankung. Es ist nicht ungewöhnlich, dass Menschen mit einer immunvermittelten Krankheit eine andere entwickeln. IBD und Psoriasis sind beide Bedingungen, die eine unbekannte Ursache haben (eine idiopathische Krankheit genannt) und zu einer Entzündung führen.
In den letzten Jahren haben Forscher mehr über den Zusammenhang zwischen IBD und Psoriasis-Erkrankungen aufgedeckt. Psoriasis in der allgemeinen Bevölkerung läuft nur bei etwa 2 Prozent bis 3 Prozent, aber für Menschen mit IBD ist es tendenziell höher. Studien zeigen, dass Menschen mit Morbus Crohn und Colitis ulcerosa Psoriasis mit einer Rate von etwa 13 Prozent entwickeln können.
Ein verbreiteter Entzündungsweg
Wenn Forscher mehr über die Entzündungswege von IBD und Psoriasis erfahren, werden einige Überlappungen zwischen den beiden Krankheiten entdeckt. Morbus Crohn und Psoriasis werden beide als Th1-vermittelte Zustände angesehen. Th1 ist eine Helferzelle, die eine Entzündungsreaktion auslöst, wenn der Körper von einer fremden Substanz wie Parasiten, Bakterien oder Viren befallen wird. Colitis ulcerosa gilt als eine Th2-ähnliche vermittelte Erkrankung. Th2-Zellen werden aktiviert, wenn ein Bakterium, eine allergische Reaktion oder ein Toxin vorhanden ist. Da die Rolle dieser T-Zellen in Bezug auf die Entwicklung von IBD und Psoriasis besser verstanden wird, könnte sie zur Entwicklung effektiverer Behandlungen für diese Krankheiten führen.
Erhöht die Psoriasis das Risiko, IBD zu entwickeln?
Es gibt nur wenige Studien, in denen das Risiko von IBD bei Patienten untersucht wurde, bei denen Psoriasis diagnostiziert wurde.
Sie haben widersprüchliche Ergebnisse gezeigt: Einige haben ein erhöhtes Risiko von IBD bei Patienten mit Psoriasis gezeigt und andere zeigten das Gegenteil. Außerdem waren die Methoden, die in diesen Studien verwendet wurden, nicht ohne Nachteile, was die Schlussfolgerungen schwieriger macht. Derzeit ist nicht genau bekannt, welches Risiko besteht, aber es scheint einen Trend zu geben, dass Menschen mit Psoriasis ein erhöhtes Risiko haben, an Morbus Crohn zu erkranken. Das Gleiche gilt möglicherweise nicht für Colitis ulcerosa: Es gibt weniger Hinweise darauf, dass Menschen mit Psoriasis möglicherweise ein erhöhtes Risiko haben, Colitis ulcerosa zu entwickeln.
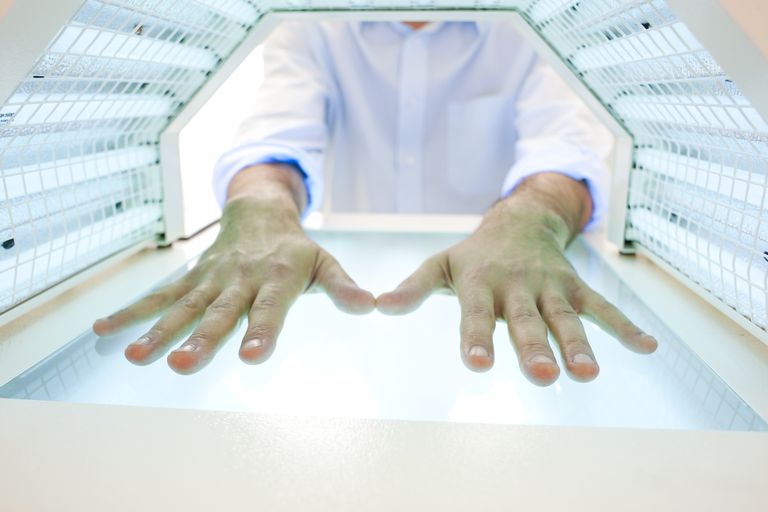
Topische und Lichttherapie Behandlungen für Psoriasis
Es gibt mehrere Behandlungen für Psoriasis, einschließlich Lichttherapie, topische Behandlungen und Medikamente. In vielen Fällen kann zur Behandlung der Symptome der Psoriasis gleichzeitig mehr als eine Behandlung angewendet werden. Allgemein können topische Therapien zuerst versucht werden, bevor sie zu Lichttherapie oder systemischen Medikamenten übergehen.
Topische Behandlungen. Es gibt verschiedene Arten von Cremes und Salben, die für Psoriasis verwendet werden können, sowohl über den Ladentisch und Rezept. Einige der aktiven Bestandteile umfassen Corticosteroide, Vitamin D, Retinoide, Anthralin, Calcineurininhibitoren (Protopic und Elidel), Salicylsäure und Kohlenteer. In einigen Fällen können Feuchtigkeitscremes auch verwendet werden, um Trockenheit zu bekämpfen.
- Lichttherapie. Licht, das Ultraviolett A und Ultraviolett B enthält, kann auch zur Behandlung von Psoriasis verwendet werden. Dies wird normalerweise zusammen mit anderen Behandlungen verwendet. Sonnenlicht von außen könnte für kurze Zeit verwendet werden. Ultraviolette Strahlen können auch durch Phototherapie mit einer Lichtplatte, einem Kasten oder einer Kabine verabreicht werden. In schweren Fällen kann auch ein Medikament, das die Haut gegenüber UV-Licht empfindlicher macht, gleichzeitig mit der Lichttherapie verwendet werden, um es wirksamer zu machen. Manchmal wird auch ein Lasertyp verwendet, weil er spezifische Bereiche des Körpers mit einer stärkeren Dosis von ultraviolettem B-Licht anvisieren kann.
- Medikamente zur Behandlung von Psoriasis Da Psoriasis eine systemische Erkrankung ist, können auch oral oder durch Injektion verabreichte Medikamente verwendet werden. In einigen Fällen werden die zur Behandlung von Psoriasis zugelassenen Medikamente auch zur Behandlung einer oder mehrerer Formen von IBD gegeben, darunter Methotrexat, Cyclosporin und einige Biologika:
Cosentyx (Secukinumab):
Cosentyx ist ein monoklonaler Antikörper, der zur Behandlung von Psoriasis zugelassen ist. Psoriasis-Arthritis und eine mit IBD assoziierte Form von Arthritis, genannt ankylosierende Spondylitis, obwohl sie nicht zur Behandlung irgendeiner Form von IBD zugelassen ist. Cosentyx wird zu Hause durch Injektion mit einem vorgefüllten Pen oder einer Spritze verabreicht. Häufige Nebenwirkungen sind Erkältungssymptome, Durchfall und Infektionen der oberen Atemwege.
- Cyclosporin:Cyclosporin ist ein Immunsuppressivum, das zur Behandlung schwerer Fälle von Psoriasis eingesetzt wird und manchmal auch bei Morbus Crohn eingesetzt wird. Einige der häufigsten Nebenwirkungen sind Kopfschmerzen, Verdauungsstörungen, Bluthochdruck und Müdigkeit. Bei Psoriasis wird es normalerweise nicht für eine langfristige Anwendung empfohlen und wird normalerweise unter einem Jahr abgesetzt.
- Enbrel (Etanercept):Enbrel ist ein biologisches Medikament, das zur Behandlung von Psoriasis und ankylosierender Spondylitis zugelassen ist. Es ist ein TNF-Blocker, aber es wird nicht verwendet, um irgendeine Form von IBD zu behandeln. Enbrel wird zu Hause injiziert und die häufigste Nebenwirkung ist eine Reaktion an der Injektionsstelle wie Rötung oder Schmerzen.
- Humira (Adalimumab):Humira ist ein injizierbares Medikament, das zur Behandlung von Morbus Crohn und Colitis ulcerosa sowie von Psoriasis eingesetzt wird. Patienten können sich Humira zu Hause geben, weil es in einem speziellen Injektionsstift verabreicht wird. Dieses Medikament ist ein monoklonaler Antikörper und wird als TNF-Hemmer eingestuft. Die häufigste Nebenwirkung ist Schmerz oder Reizung an der Injektionsstelle, die zu Hause mit Eis oder Antihistaminika behandelt wird.
- Methotrexat:Dieses Medikament kann oral oder durch Injektion verabreicht werden und wird zur Behandlung von Psoriasis sowie Morbus Crohn und ankylosierender Spondylitis angewendet. Einige der Nebenwirkungen sind Übelkeit, Kopfschmerzen und Schläfrigkeit. Frauen, die Methotrexat erhalten, müssen eine Schwangerschaft vermeiden, da dieses Medikament fetale Anomalien verursachen kann. Methotrexat wird oft zusammen mit anderen Medikamenten gegen IBD und / oder Psoriasis verabreicht.
- Otezla (Apremilast):Otezla ist eine orale Medikation und ist die erste, die für die Behandlung von Psoriasis-Arthritis bei Erwachsenen zugelassen ist und auch für die Behandlung von Plaque-Psoriasis zugelassen ist. Die am häufigsten berichteten Nebenwirkungen während klinischer Studien waren Übelkeit, Kopfschmerzen und Durchfall, die sich jedoch oft nach einigen Wochen der Behandlung verbesserten.
- Stelara (Ustekinumab): Stelara wurde erstmals zur Behandlung von Psoriasis zugelassen und ist jetzt auch zur Behandlung von Morbus Crohn zugelassen. Stelara ist ein biologisches Medikament, das ein Interleukin (IL) -12- und IL-23-Blocker ist. Stelara wird zunächst intravenös verabreicht, nachdem die erste Dosis zu Hause über eine Injektion verabreicht wurde. Zu den häufigen Nebenwirkungen gehören ein Gefühl der Erschöpfung, eine Reaktion an der Injektionsstelle, Kopfschmerzen und kälteähnliche Symptome.
- Ein Wort von VerywellEs gibt Anzeichen dafür, dass Psoriasis und IBD häufiger zusammen auftreten als in früheren Jahrzehnten. Es ist immer noch nicht klar, ob Psoriasis es wahrscheinlicher macht, dass eine Person auch eine Form von IBD entwickelt. In einigen Fällen werden die Medikamente zur Behandlung von IBD auch zur Behandlung von Psoriasis eingesetzt. Die meisten Fälle von Psoriasis gelten als leicht bis mittelschwer und können mit Lichttherapie oder topischen Medikamenten behandelt werden. Bei schwereren Fällen von Psoriasis, bei denen 5 bis 10 Prozent oder mehr des Körpers betroffen sind, können auch orale Medikamente oder Biologika verwendet werden. Genau wie bei IBD ist es wichtig, die Behandlung von Psoriasis fortzusetzen, um Schübe zu vermeiden. Es gibt viele neue Behandlungen für Psoriasis, die derzeit untersucht werden, und die Zukunft für die Behandlung von Psoriasis ist gut.

