Stevens-Johnson-Syndrom (SJS) ist eine seltene, aber potenziell lebensbedrohliche Hauterkrankung in der äußersten Hautschicht (Epidermis), die sich von der Schicht zwischen der Epidermis (Dermis) und der Epidermis trennt. was zu einem schnellen Gewebetod führt. ※ Während SJS durch eine Reihe von Infektionen, einschließlich der Mumps und Typhus verursacht werden kann, sind sie am häufigsten mit Drogenüberempfindlichkeit verbunden.
Überempfindlichkeit tritt auf, wenn die Exposition eines bestimmten Medikaments eine abnormale Immunantwort auslöst, bei der der Körper seine eigenen Zellen und Gewebe angreift.
Bestimmte antiretrovirale Medikamente zur Behandlung von HIV sind mit einem erhöhten Risiko für SJS einschließlich Viramune (Nevirapin), Ziagen (Abacavir) und Isentress (Raltegravir) verbunden.
Antibiotika, insbesondere Sulfonamide, sind ebenfalls häufig an SJS-Ereignissen beteiligt. In der Tat kann die Verwendung des Anti-Tuberkulose-Medikaments Rifampin das Risiko von SJS bei Menschen mit HIV um bis zu 400 Prozent erhöhen.
Symptome
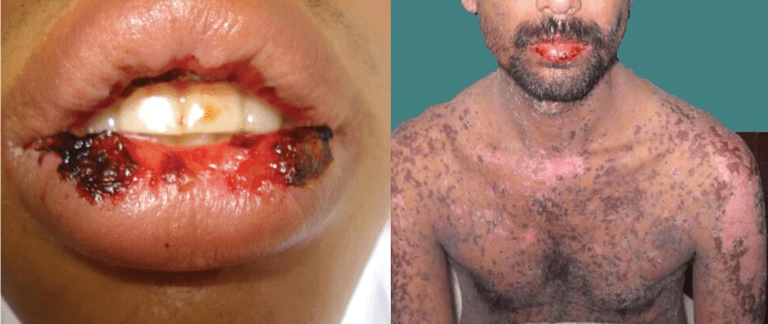
SJS beginnt oft mit leichten Symptomen wie allgemeiner Müdigkeit, Fieber und Halsschmerzen. Dies wird gewöhnlich gefolgt von schmerzhaften Läsionen auf den Schleimhäuten des Mundes, der Lippen, der Zunge und der inneren Augenlider (und gelegentlich des Anus und der Genitalien). Es kann auch große Teile des Gesichts, des Rumpfes, der Extremitäten und der Fußsohlen umfassen, die sich mit Blasen von ungefähr einem Zoll Größe manifestieren.
Symptome treten in der Regel innerhalb der ersten zwei Wochen nach Beginn einer neuen Therapie auf. Wenn sie unbehandelt bleiben und die Medikamente nicht abgesetzt werden, können Organschäden auftreten und zu Augenschäden, Blindheit oder sogar zum Tod führen. Sepsis, eine schnell fortschreitende, lebensbedrohliche Erkrankung, kann entstehen, wenn Bakterien aus einer SJS-Infektion in den Blutkreislauf gelangen und sich im Körper ausbreiten, was zu toxischen Schocks und Organversagen führt.
SJS wird manchmal fälschlicherweise für Erythema multiforme gehalten, eine Arzneimittelhypersensibilität, die sich mit erhöhten, rosa oder roten Hautausschlägen manifestiert. SJS hingegen ist mit einer Blaseneruption verbunden, die sich zu großen Schichten abgelöster Haut verbinden kann. Bereits in der frühen Phase der Präsentation werden viele Ärzte SJS-Hautausschläge aufgrund ihres schmerzhaften, entzündeten Aussehens als "wütend" beschreiben.
Behandlung
Bei Verdacht auf SJS ist das Absetzen des Verdachtsmedikaments erste Priorität. In schweren Fällen ist die Behandlung von SJS ähnlich wie bei Patienten mit schweren Verbrennungen, einschließlich der Aufrechterhaltung von Flüssigkeiten, die Verwendung von nicht-adhäsiven Verband, Temperaturkontrolle und unterstützende Therapie zur Behandlung von Schmerzen und Ernährung.
Sobald ein Medikament aufgrund von SJS gestoppt wurde, sollte es nie wieder gestartet werden.
Risiko
Während SJS jeden betreffen kann, gibt es einige, die genetisch prädisponiert zu sein scheinen. Die Forschung legt nahe, dass Individuen mit dem Gen HLA-B 1502 anfälliger für die Entwicklung von SJS mit dem größten erhöhten Risiko sind, das bei Menschen chinesischer, indischer und südostasiatischer Abstammung beobachtet wird.
Zusätzlich zu den oben aufgeführten Medikamenten, eine Reihe von häufig verschriebenen Medikamente sind auch mit SJS verbunden. Dazu gehören:
Nichtsteroidale entzündungshemmende Medikamente (NSAIDs) wie Acetaminophen, Ibuprofen und Naproxen Natrium
- Penicillin
- Anti-Gicht-Medikamente wie Allopurinol
- Antikonvulsiva zur Behandlung von Epilepsie
- Antipsychotika zur Behandlung von psychischen Störungen
- Strahlentherapie

